
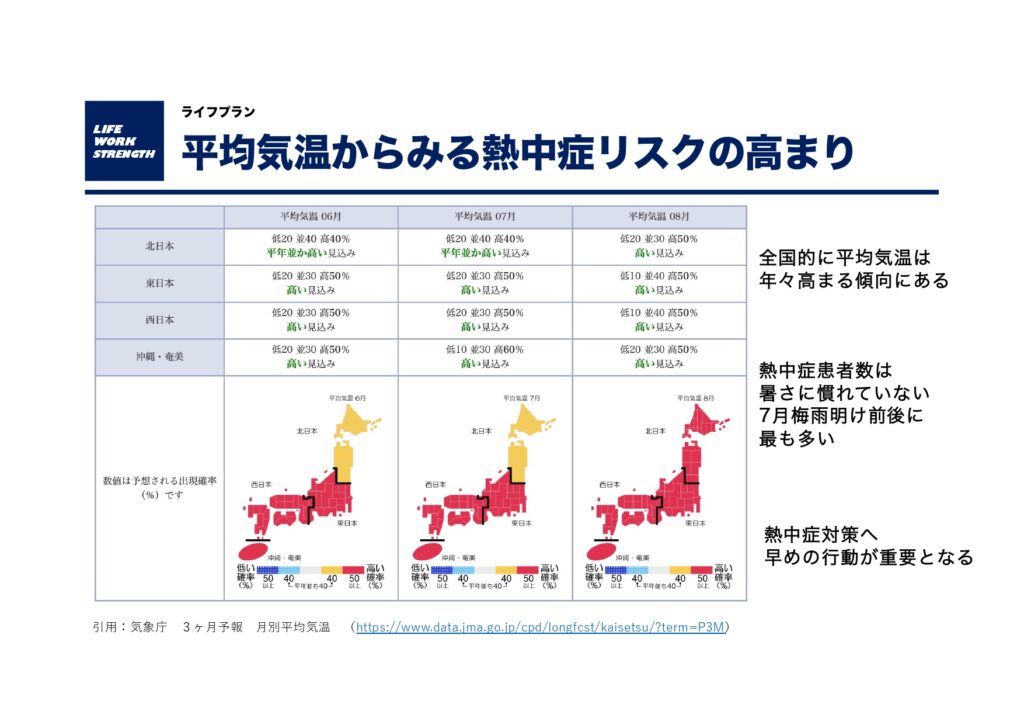
今年も気象庁の3ヶ月予報から分かるように全国的に危険な暑さになる可能性が高いことが報告されています。
例年、熱中症患者数は右肩上がりの傾向にあり、最悪の場合死亡されてしますケースもあります。
熱中症患者数は梅雨明けから8月にかけて最も増加していることが報告されています。
イベント(音楽フェス、お祭りなど)、スポーツ現場や教育現場では、特に注目が集まり注意喚起と対策がとられていますが、通勤、仕事現場においても十分に注意が必要です。
また、家族や友人同士でもレジャーや出張先、海外旅行先でも十分に注意や対策が必要です。
これから、熱中症について理解を深め、暑熱順化と暑熱対策について情報共有させていただければと思います。
そこで今回は、改めて熱中症についてお伝えしていきます。
これからの時期には、体調管理に十分に気をつけて、仕事現場や運動・スポーツ活動を実施していただきたいと願い皆様へお伝えいたします。
熱中症とは、暑さによって生じる障害の総称です。
熱失神、熱痙攣、熱疲労、熱射病などの病型があります。
運動をすると大量の熱が発生し、一方で皮膚血管の拡張と発汗により体表面から熱を放散して体温のバランス保とうとします。
しかし、暑さにより熱放散の効率が悪くなり生理機能の調節や体温調節が破綻することで熱中症は起こります。
特にこれからの季節暑い時期の屋内外問わず、運動・トレーニングやスポーツ活動では熱中症が起こりやすいので熱中症の兆候に注意して、適切な対処や予防、準備が必要です。
運動時、主に注意するのは熱疲労と熱射病です。
重症の病型である熱射病は、死亡率も高いため症状が疑われる際は早急に対応が求められます。
病型
1.熱失神
・皮膚血管の拡張と歌詞への血液貯留のため血圧が低下し脳血流が減少して起こる
・症状:めまい、失神(一過性の意意識消失)など
・救急処置:身体冷却(涼しい場所へ移動、水分・塩分補給)をして、足を高くし寝かせる
2.熱痙攣
・発汗により水分(塩分を含まないまたは少ない)補給のみで、血液中の塩分濃度が低下した時に起こりやすい
・症状:痛みを伴う筋痙攣(こむら返りのような状態)がみられ、上肢(腕)や腹筋、下肢(脚)などに起こります
・救急処置:涼しい場所へ移動し、生理食塩水(0.9%食塩水)などの濃いめの食塩水による水分補給や点滴により通常は回復します
3.熱疲労
・発汗による脱水と皮膚血管の拡張による循環不全(血液、呼吸)の状態
・体温は上昇しても40度を超えることはない
・熱疲労から熱射病に進展させてはいけない
・症状:脱力感、倦怠感、めまい、頭痛、吐き気、息切れなど
・救急処置:涼しい場所へ移動し、スポーツドリンクなどで水分・塩分補給することで通常は回復します。嘔吐などにより水分がとれない場合は、早急に点滴などの医療処置が必要です
4.熱射病
・体温が40度を超える(高体温)
・高体温による脳(中枢)機能に異常をきたした状態
・症状:体温調節が働かないため、意識障害の多くみられる。応答が鈍い、言動がおかしいと言いた状態から進行すると昏睡状態となる
・高体温が続くと脳だけでなく、肝臓、腎臓、肺、心臓などの多臓器障害を併発し、死亡率が高くなる
・救急処置:死の危険がある緊急事態であり、早急な身体冷却が求められ、救急要請→医療処置が必要となる
仕事や運動、トレーニング、スポーツによる熱中症の死亡事故は、無知と無理により健康な人に生じるものです。
適切な予防措置を講ずれば防げることができます。
死亡事故に至らなくとも熱中症になると、その後しばらくは仕事、運動・トレーニングやスポーツ活動を休まざる得なくなり、精神的な不安や運動効果へのマイナスの影響などが起こります。
梅雨明け〜8月は、特に十分に気をつけて、トレーニングやスポーツ活動を実施していただければ幸いです。
もし日常生活や運動時に熱中症になってしまったら、
病状を熱疲労から熱射病に進行させないことがとても大切です。
熱中症の病型は、熱失神、熱痙攣、熱疲労、熱射病の4つ分かれていますが、明確に分かれているわけではないため、脱水、塩分の不足、循環不全、体温上昇などがさまざまな程度に組み合わさっていると考えられます。
救急処置は病型によって判断するよりも重症度に応じて対処することが良いと言われています。
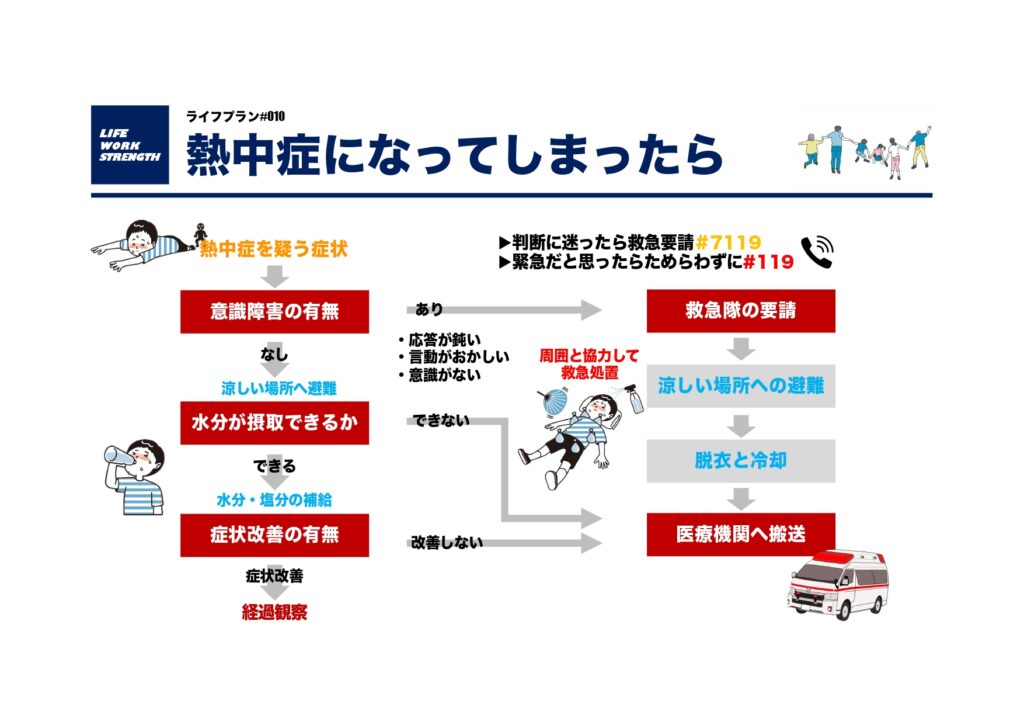
暑い時期の運動中に熱中症が疑われるような症状が見られた場合は、まず重症度の高い熱射病である可動かを判断します。
熱射病の特徴は、高体温(直腸温40度以上)と意識障害です。
応答が鈍い、言動がおかしいなど少しでも意識障害が見られる場合は熱射病を疑い、救急車を要請して涼しいところへ運び、速やかに身体冷却を行います。
氷水に全身を浸して冷却する方法(氷水浴/冷水浴)が最も効果的ですが、できない場合は、水道からホースなどで全身に水をかけ続けたり(水道散布法)、エアコンを最大まで高め、氷水で濡らしたタオルを全身に乗せたり、扇風機や氷、アイスパックなどを頸部、脇の下、脚の付け根など太い血管に当てて追加的に身体を冷やします。
現場での体温測定は「直腸温」が唯一信頼できる測定です。
直腸温が39度以下となるまで冷却します。
ただし、測定できず熱射病が疑われる時には、身体冷却を躊躇することなく「寒い」というまで冷却します。
特に運動時の熱射病の救命は、いかに速く(約30分以内)体温を40度以下に下げることができるかにかかっています。
現場で可能な方法を組み合わせて周囲と協力をして冷却しながら救急隊の到着を待ちます。
意識が正常な場合は、涼しい場所にうつし衣服をゆるめて寝かせ、スポーツドリンクなどで水分・塩分補給をします。
冷房やうちわなどで扇ぐなど対応を取ります。
吐き気などで水分補給ができない場合は医療機関での点滴などの治療が必要です。
大量に汗をかいたのに、水分補給していな状況で熱痙攣が疑われる場合には、スポーツドリンクに塩を足したものや、生理食塩水(0.9%)など負目の食塩水で水分・塩分補給をします。
上記の処置をしても症状が改善した場合でも当日の運動やスポーツ参加などは中止して少なくとも翌日までは経過観察が必要です。
熱中症を疑う症状においてのチェックチャートを記載しました。
暑い中、運動される方や運動を指導される方は、消防庁や熱中症予防ガイドブックなどを参考に備えをすることをおすすめいたします。
東京消防庁(https://www.tfd.metro.tokyo.lg.jp/lfe/topics/season/heat.html)
日本スポーツ協会(https://www.japan-sports.or.jp/medicine/heatstroke/tabid523.html)
参考/引用
・日本スポーツ協会「スポーツ活動中の熱中症予防ガイドブック」
・環境省「熱中症予防情報サイト」
・気象庁「3ヶ月予報」
・総務省「熱中症による救急搬送状況報告資料(2023年5-9月)」
プライベートな空間で人目を気にせず、コスパ良し、順番待ちなし、時間を有効活用◎経験豊富な専門トレーナーと目的/目標達成に向けたプログラムをマンツーマントレーニングできます!
東川口、戸塚安行、浦和美園、東浦和、南越谷、草加エリアから利用しやすい幹線道路 国道4号線/国道122号線/けやき通り/さざん花通り/南浦和越谷線からすぐ 駐車場スペース3台完備